Peamine kriteerium arteriaalne hüpertensioon (või arteriaalne hüpertensioon) terve haiguste rühmana - stabiilne, see tähendab, et tuvastatakse korduvate mõõtmiste abil erinevatel päevadel, vererõhu tõus (BP). Küsimus, millist vererõhku peetakse kõrgeks, pole nii lihtne, kui võib tunduda. Fakt on see, et praktiliselt tervete inimeste seas on vererõhu väärtuste vahemik üsna lai. Erineva vererõhutasemega inimeste pikaajalise vaatluse tulemused näitasid, et juba alates tasemest 115/75 mm Hg. Art., Iga täiendav vererõhu tõus 10 mm Hg võrra. Art. sellega kaasneb suurenenud risk haigestuda südame-veresoonkonna haigustesse (peamiselt südame isheemiatõbi ja insult). Kaasaegsete arteriaalse hüpertensiooni ravimeetodite kasulikkus on aga tõestatud peamiselt ainult nende patsientide puhul, kelle vererõhk ületas 140/90 mmHg. Art. Sel põhjusel lepiti kokku, et seda läviväärtust peetakse arteriaalse hüpertensiooni tuvastamise kriteeriumiks.
Kõrgenenud vererõhuga võivad kaasneda kümned erinevad kroonilised haigused ning hüpertensioon on neist vaid üks, kuid kõige levinum: ligikaudu 9 juhtu 10-st. Hüpertensiooni diagnoos määratakse juhtudel, kui vererõhu tõus on stabiilne, kuid muid vererõhu tõusule viivaid haigusi ei tuvastata.
Hüpertensioon on haigus, mille peamine ilming on vererõhu stabiilne tõus. Selle väljakujunemise tõenäosust suurendavad riskitegurid on kindlaks tehtud suurte inimrühmade vaatluste kaudu. Lisaks geneetilisele eelsoodumusele, mis mõnel inimesel on, hõlmavad need riskitegurid:
- ülekaalulisus;
- passiivsus;
- lauasoola, alkoholi liigne tarbimine;
- krooniline stress;
- suitsetamine.
Üldiselt kõik need omadused, mis kaasnevad kaasaegse linnaeluga tööstusriikides. Seetõttu peetakse hüpertensiooni elustiilihaiguseks ja sihipäraseid muutusi paremuse poole tuleks alati käsitleda hüpertensiooni raviprogrammi osana igal üksikjuhul eraldi.
Milliste muude haigustega kaasneb vererõhu tõus? Need on paljud neeruhaigused (püelonefriit, glomerulonefriit, polütsüstiline haigus, diabeetiline nefropaatia, neeruarterite stenoos (ahenemine) jne), mitmed endokriinsed haigused (neerupealiste kasvajad, hüpertüreoidism, Cushingi tõbi ja sündroom), obstruktiivne uneapnoe sündroom ja mõned muud, haruldasemad haigused. Selliste ravimite nagu glükokortikosteroidide, mittesteroidsete põletikuvastaste ravimite ja suukaudsete rasestumisvastaste vahendite regulaarne kasutamine võib samuti põhjustada püsivat vererõhu tõusu. Eespool loetletud haigused ja seisundid viivad nn sekundaarse ehk sümptomaatilise arteriaalse hüpertensiooni tekkeni. Arst paneb hüpertensiooni diagnoosi siis, kui patsiendiga vesteldes, haiguse ajaloo väljaselgitamisel, läbivaatusel, samuti mõne, enamasti lihtsate laboratoorsete ja instrumentaalsete uurimismeetodite tulemuste põhjal tundub sekundaarse arteriaalse hüpertensiooni diagnoosimine ebatõenäoline.
Kui märkate sarnaseid sümptomeid, pidage nõu oma arstiga. Ärge ise ravige - see on teie tervisele ohtlik!
Arteriaalse hüpertensiooni sümptomid
Kõrge vererõhk iseenesest ei väljendu paljudel inimestel mingites subjektiivsetes aistingutes. Kui kõrge vererõhuga kaasnevad sümptomid, võivad need hõlmata raskustunnet peas, peavalu, vilkumist silmade ees, iiveldust, pearinglust, ebakindlust kõndimisel, aga ka mitmeid muid kõrge vererõhu puhul mittespetsiifilisi sümptomeid. Ülalloetletud sümptomid avalduvad palju selgemalt hüpertensiivse kriisi ajal – vererõhu järsk märkimisväärne tõus, mis toob kaasa selge seisundi ja heaolu halvenemise.
Hüpertensiooni võimalike sümptomite loetlemist võiks jätkata komadega eraldatuna, kuid erilist kasu sellest pole. Miks? Esiteks on kõik need sümptomid hüpertensioonile mittespetsiifilised (st võivad esineda kas üksikult või erinevate kombinatsioonidena teiste haiguste korral) ja teiseks, arteriaalse hüpertensiooni olemasolu kindlakstegemiseks on oluline vererõhu stabiilse tõusu fakt. Ja see selgub mitte subjektiivseid sümptomeid hinnates, vaid ainult vererõhku mõõtes, pealegi korduvalt. See tähendab esiteks, et “ühel istumisel” tuleks vererõhku mõõta kaks-kolm korda (mõõtmiste vahel väikese pausiga) ja tõeliseks vererõhuks võtta kahe või kolme mõõdetud väärtuse aritmeetiline keskmine. Teiseks tuleks vererõhu tõusu stabiilsust (hüpertensiooni kui kroonilise haiguse diagnoosimise kriteerium) kinnitada mõõtmistega erinevatel päevadel, soovitavalt vähemalt nädalase intervalliga.
Hüpertensiivse kriisi tekkimisel on kindlasti sümptomid, vastasel juhul pole tegemist hüpertensiivse kriisiga, vaid lihtsalt asümptomaatilise vererõhu tõusuga. Ja need sümptomid võivad olla kas ülalloetletud või muud, tõsisemad - neid käsitletakse jaotises "Tüsistused".
Sümptomaatiline (sekundaarne) arteriaalne hüpertensioon areneb teiste haiguste osana ja seetõttu sõltuvad nende ilmingud lisaks tegelikele kõrge vererõhu sümptomitele (kui neid on) ka põhihaigusest. Näiteks hüperaldosteronismi korral võib see olla lihasnõrkus, krambid ja isegi mööduv (kestev tunde või päevi) halvatus jalgade, käte ja kaela lihastes. Obstruktiivse uneapnoe sündroomiga - norskamine, uneapnoe, päevane unisus.
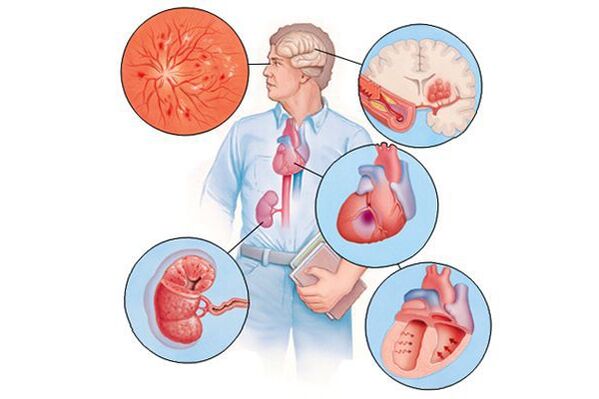
Kui hüpertensioon aja jooksul (tavaliselt paljude aastate jooksul) põhjustab erinevate organite (selles kontekstis nimetatakse neid "sihtorganiteks") kahjustusi, võib see väljenduda mälu ja intelligentsuse vähenemise, insuldi või mööduva tserebrovaskulaarse õnnetusena, südame seinte paksuse suurenemisena, aterosklerootiliste naastude kiirenemisena, südame- või kardiaalsete naastude, südame- või südameveresoonkonna veresoontes. vere filtreerimise kiiruse vähenemine neerudes jne. Seega põhjustavad kliinilised ilmingud need tüsistused, mitte vererõhu tõus kui selline.
Arteriaalse hüpertensiooni patogenees
Hüpertensiooni korral on selle haiguse peamiseks sisuks veresoonte toonuse düsregulatsioon ja vererõhu tõus, nii-öelda selle "kvintessents". Sellised tegurid nagu geneetiline eelsoodumus, rasvumine, passiivsus, liigne lauasoola tarbimine, alkohol, krooniline stress, suitsetamine ja mitmed muud, peamiselt elustiili omadustega seotud tegurid, põhjustavad aja jooksul endoteeli – ühe rakukihi paksuse arteriaalsete veresoonte sisekihi, mis osaleb aktiivselt toonuse ja seega ka veresoonte valendiku – talitlushäireid. Mikrovaskulaarsete veresoonte toonust ja seega ka lokaalse verevoolu mahtu organites ja kudedes reguleerib autonoomselt endoteel, mitte otseselt kesknärvisüsteem. See on lokaalse vererõhu reguleerimise süsteem. Vererõhu reguleerimisel on aga ka teisi tasemeid – kesknärvisüsteem, endokriinsüsteem ja neerud (mis samuti realiseerivad oma regulatsioonirolli suuresti tänu võimele osaleda hormonaalses regulatsioonis kogu organismi tasandil). Nende keerukate regulatiivsete mehhanismide rikkumised põhjustavad üldiselt kogu süsteemi võime vähenemist kohaneda elundite ja kudede pidevalt muutuvate verevarustusvajadustega.
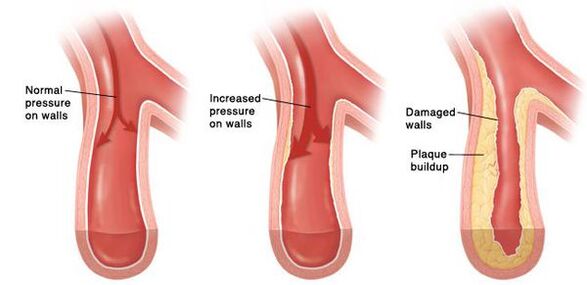
Aja jooksul areneb väikeste arterite püsiv spasm ja seejärel muutuvad nende seinad nii palju, et nad ei suuda enam oma algsesse olekusse naasta. Suuremates veresoontes areneb pidevalt kõrgenenud vererõhu tõttu ateroskleroos kiirendatud tempos. Südame seinad muutuvad paksemaks, areneb müokardi hüpertroofia ja seejärel vasaku aatriumi ja vasaku vatsakese õõnsuste laienemine. Suurenenud rõhk kahjustab glomeruleid, nende arv väheneb ja selle tulemusena väheneb neerude võime verd filtreerida. Ajus toimuvad seda varustavate veresoonte muutuste tõttu ka negatiivsed muutused - tekivad väikesed hemorraagiakolded, aga ka väikesed ajurakkude nekroosi (surma) alad. Kui aterosklerootiline naast rebeneb piisavalt suures veresoones, tekib tromboos, veresoone luumen ummistub ja see viib insuldini.
Arteriaalse hüpertensiooni klassifikatsioon ja arenguetapid
Hüpertensioon, sõltuvalt kõrgenenud vererõhu suurusest, jaguneb kolmeks kraadiks. Lisaks võttes arvesse südame-veresoonkonna haiguste riski tõusu “aasta-kümnendi” skaalal, alustades juba vererõhutasemest üle 115/75 mm Hg. Art., on veel mitu vererõhutaseme gradatsiooni.
Kui süstoolse ja diastoolse vererõhu väärtused jagunevad erinevatesse kategooriatesse, hinnatakse arteriaalse hüpertensiooni astet kahest väärtusest kõrgeima ja see ei ole oluline - süstoolne või diastoolne. Vererõhu tõusu määr hüpertensiooni diagnoosimisel määratakse erinevatel päevadel korduvate mõõtmistega.
Mõnes riigis eristatakse jätkuvalt hüpertensiooni staadiume, samas kui Euroopa arteriaalse hüpertensiooni diagnoosimise ja ravi juhised ei maini ühtegi etappi. Etappide kindlaksmääramise eesmärk on kajastada hüpertensiooni kulgu järkjärgulist kulgu alates selle algusest kuni tüsistuste ilmnemiseni.
On kolm etappi:
- I etapp tähendab, et nendel elunditel, mida see haigus kõige sagedamini mõjutab, pole ikka veel ilmset kahjustust: südame vasaku vatsakese suurenemist (hüpertroofiat) ei esine, neerude filtreerimiskiiruse olulist langust ei ole, mis määratakse kindlaks, võttes arvesse kreatiniini taset veres, albumiini valku ei tuvastata uriinis, arterioosklerootiliste seinte paksenemine või aterosklerootiline paksenemine. naastud neis ei tuvastata jne Selline siseorganite kahjustus on tavaliselt asümptomaatiline.
- Kui esineb vähemalt üks loetletud tunnustest, tehke diagnoos II etapp hüpertensioon.
- Lõpuks umbes III etapp Hüpertensioonist räägitakse siis, kui esineb vähemalt üks kardiovaskulaarne haigus, millel on ateroskleroosiga seotud kliinilised ilmingud (müokardiinfarkt, insult, stenokardia, alajäsemete arterite aterosklerootiline kahjustus) või näiteks tõsine neerukahjustus, mis väljendub filtreerimise märgatavas vähenemises ja/või olulises uriinis sisalduva valgu kadudes.
Need etapid ei asenda alati üksteist loomulikult: näiteks sai inimene müokardiinfarkti ja mõne aasta pärast tõusis vererõhk - selgub, et sellisel patsiendil on kohe III staadiumi hüpertensioon. Lavastamise eesmärk on peamiselt patsientide järjestamine nende kardiovaskulaarsete tüsistuste riski järgi. Sellest sõltuvad ka ravimeetmed: mida suurem risk, seda intensiivsem on ravi. Diagnoosi koostamisel hinnatakse riski neljas astmes. Samas kõige suuremale riskile vastab 4. aste.
Arteriaalse hüpertensiooni tüsistused
Hüpertensiooni ravi eesmärk ei ole kõrge vererõhu "alandamine", vaid südame-veresoonkonna ja muude tüsistuste riski maksimaalne vähendamine pikemas perspektiivis, kuna see risk – jällegi, kui hinnata aasta-kümnendi skaalal – suureneb iga täiendava 10 mm Hg võrra. Art. juba alates vererõhu tasemest 115/75 mm Hg. Art. See viitab sellistele tüsistustele nagu insult, südame isheemiatõbi, vaskulaarne dementsus (dementsus), krooniline neeru- ja krooniline südamepuudulikkus, alajäsemete aterosklerootilised vaskulaarsed kahjustused.
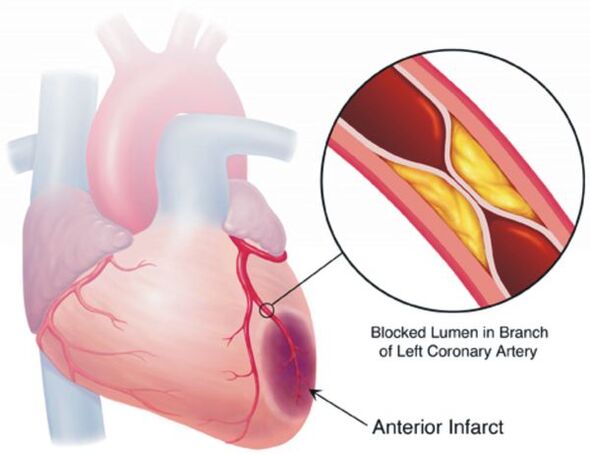
Enamik hüpertensiooniga patsiente ei muretse esialgu millegi pärast, mistõttu ei ole neil erilist motivatsiooni ravida, tarvitades regulaarselt teatud miinimumi ravimeid ja muutes oma elustiili tervislikumaks. Kuid hüpertensiooni ravis pole ühekordseid meetmeid, mis võimaldaksid teil selle haiguse igaveseks unustada, ilma et peaksite selle raviks midagi ette võtma.
Arteriaalse hüpertensiooni diagnoosimine
Arteriaalse hüpertensiooni kui sellise diagnoosiga on kõik tavaliselt üsna lihtne: selleks on vaja ainult korduvalt registreeritud vererõhku tasemel 140/90 mm Hg. Art. ja kõrgemale. Kuid hüpertensioon ja arteriaalne hüpertensioon ei ole üks ja sama asi: nagu juba mainitud, võib vererõhu tõus avalduda mitmete haiguste korral ja hüpertensioon on neist vaid üks, kuigi kõige levinum. Diagnoosi tegemisel peab arst ühelt poolt veenduma, et vererõhu tõus on stabiilne, ja teiselt poolt hindama tõenäosust, et vererõhu tõus on sümptomaatilise (sekundaarse) arteriaalse hüpertensiooni ilming.
Selleks selgitab arst diagnostilise otsingu esimeses etapis välja, millises vanuses vererõhk esmakordselt tõusma hakkas, kas on selliseid sümptomeid nagunäiteks norskamine koos hingamispausidega une ajal, lihasnõrkuse hood, ebatavalised lisandid uriinis, äkilised südamelöögid koos higistamise ja peavaluga jne. On mõistlik selgitada, milliseid ravimeid ja toidulisandeid patsient võtab, sest mõnel juhul võivad need põhjustada vererõhu tõusu või juba kõrgenenud vererõhu ägenemist. Mitmed rutiinsed (peaaegu kõigil kõrge vererõhuga patsientidel tehtud) diagnostilised testid koos arstiga vestluse käigus saadud teabega aitavad hinnata sekundaarse hüpertensiooni teatud vormide tõenäosust: täielik uriinianalüüs, kreatiniini ja glükoosi ning mõnikord ka kaaliumi ja muude elektrolüütide kontsentratsiooni määramine veres. Üldiselt, võttes arvesse arteriaalse hüpertensiooni sekundaarsete vormide vähest levimust (umbes 10% kõigist selle juhtudest), peab nende haiguste kui kõrge vererõhu võimaliku põhjuse edasisel otsimisel olema mõjuvad põhjused. Seega, kui diagnostilise otsingu esimeses etapis ei leita olulisi andmeid arteriaalse hüpertensiooni sekundaarse olemuse kasuks, siis edaspidi arvatakse, et vererõhk tõuseb hüpertensiooni tõttu. Seda otsust võidakse mõnikord hiljem muuta, kui patsiendi kohta ilmnevad uued andmed.
Lisaks andmete otsimisele vererõhu tõusu võimaliku sekundaarse olemuse kohta määrab arst südame-veresoonkonna haiguste riskifaktorite olemasolu (see on vajalik prognoosi hindamiseks ja siseorganite kahjustuste sihipärasemaks otsimiseks), aga ka võimalikud olemasolevad kardiovaskulaarsüsteemi haigused või nende asümptomaatilised kahjustused - see mõjutab hüpertensiooni prognoosi, terapeutiliste meetmete valikut ja staadiumi hindamist. Sel eesmärgil tehakse lisaks patsiendiga vestlemisele ja tema läbivaatusele mitmeid diagnostilisi uuringuid (näiteks elektrokardiograafia, ehhokardiograafia, kaela veresoonte ultraheliuuring ja vajadusel ka mõned muud uuringud, mille olemuse määravad patsiendi kohta juba saadud meditsiinilised andmed).
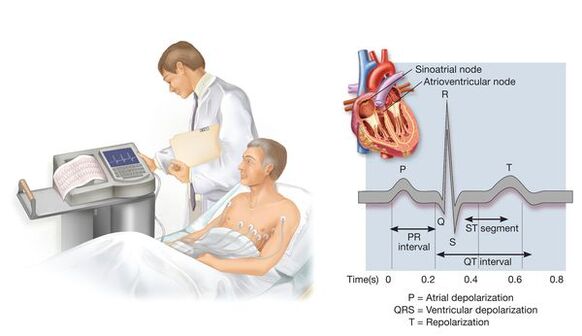
Igapäevane vererõhu jälgimine spetsiaalsete kompaktsete seadmete abil võimaldab hinnata vererõhu muutusi patsiendi tavapärase elustiili ajal. See uuring ei ole vajalik kõigil juhtudel - peamiselt siis, kui arsti vastuvõtul mõõdetud vererõhk erineb oluliselt kodus mõõdetust, kui on vaja hinnata öist vererõhku, kui kahtlustatakse hüpotensiooni episoode ja mõnikord ka ravi efektiivsuse hindamiseks.
Seega kasutatakse kõrge vererõhuga patsiendi uurimisel mõningaid diagnostilisi meetodeid kõigil juhtudel; teiste meetodite kasutamine on selektiivsem, sõltuvalt patsiendi kohta juba saadud andmetest, et kontrollida eeldusi, mida arst eeluuringul tegi.
Arteriaalse hüpertensiooni ravi
Hüpertensiooni raviks mõeldud mitteravimite meetmete osas on kõige veenvamad tõendid soola tarbimise vähendamise, kehakaalu vähendamise ja sellel tasemel hoidmise, regulaarse füüsilise treeningu (pingutuse), mitte rohkem kui mõõduka alkoholitarbimise, samuti köögiviljade ja puuviljade sisalduse suurendamise kohta toidus. Ainult kõik need meetmed on tõhusad osana pikaajalistest muutustest ebatervislikus eluviisis, mis viis hüpertensiooni tekkeni. Näiteks kehakaalu langus 5 kg võrra tõi kaasa vererõhu languse keskmiselt 4,4/3,6 mmHg. Art. - tundub vähe, kuid koos teiste ülaltoodud meetmetega oma elustiili parandamiseks võib mõju olla üsna märkimisväärne.
Elustiili parandamine on õigustatud peaaegu kõigil hüpertensiooniga patsientidel, kuid enamikul juhtudel on näidustatud medikamentoosne ravi, kuigi mitte alati. Patsientidel, kellel on vererõhu tõus 2 ja 3 kraadi, samuti mis tahes astme hüpertensiooniga kõrge kardiovaskulaarse riskiga patsientidel, on uimastiravi kohustuslik (selle pikaajalinekasu on tõestatud paljudes kliinilistes uuringutes), siis 1. astme hüpertensiooni puhul, millel on madal ja mõõdukas arvutatud kardiovaskulaarne risk, ei ole sellise ravi kasulikkus suurtes kliinilistes uuringutes veenvalt tõestatud. Sellistes olukordades hinnatakse medikamentoosse ravi võimalikku kasu individuaalselt, võttes arvesse patsiendi eelistusi. Kui vaatamata paranenud elustiilile püsib sellistel patsientidel vererõhu tõus korduva arsti juures käimise ajal mitu kuud, on vajalik ravimite kasutamise vajadus ümber hinnata. Lisaks sõltub arvutatud riski suurus sageli patsiendi läbivaatuse täielikkusest ja võib osutuda oluliselt suuremaks, kui esialgu arvati. Peaaegu kõigil hüpertensiooni ravi juhtudel püüavad nad saavutada vererõhu stabiliseerumist alla 140/90 mmHg. Art. See ei tähenda, et 100% mõõtmistest oleks see nendest väärtustest madalam, kuid mida harvem vererõhk standardtingimustes mõõdetuna (kirjeldatud jaotises "Diagnostika") seda läve ületab, seda parem. Tänu sellele ravile väheneb oluliselt kardiovaskulaarsete tüsistuste risk ja nende esinemise korral esineb hüpertensiivseid kriise palju harvemini kui ilma ravita. Tänu kaasaegsetele ravimitele need negatiivsed protsessid, mis hüpertensiooni korral paratamatult ja latentselt hävitavad aja jooksul siseorganeid (eelkõige südant, aju ja neere), aeglustuvad või peatuvad need protsessid ning mõnel juhul on neid võimalik isegi tagasi pöörata.
Hüpertensiooni raviks kasutatavatest ravimitest on peamised 5 ravimirühma:
- diureetikumid (diureetikumid);
- kaltsiumi antagonistid;
- angiotensiini konverteeriva ensüümi inhibiitorid (nimed lõpevad tähega -adj);
- angiotensiin II retseptori antagonistid (nimed lõpevad -sartaaniga);
- beetablokaatorid.
Viimasel ajal on eriti rõhutatud esimese nelja ravimiklassi rolli hüpertensiooni ravis. Kasutatakse ka beetablokaatoreid, kuid peamiselt siis, kui nende kasutamist nõuavad kaasuvad haigused – nendel juhtudel on beetablokaatoritel kaks eesmärki.
Tänapäeval eelistatakse ravimite kombinatsioone, kuna ravi ühega neist viib harva soovitud vererõhu saavutamiseni. On ka fikseeritud ravimite kombinatsioone, mis muudavad ravi mugavamaks, kuna patsient võtab kahe või isegi kolme tableti asemel ainult ühe. Konkreetsele patsiendile vajalike ravimirühmade, nende annuste ja manustamissageduse valiku teeb arst, võttes arvesse selliseid andmeid patsiendi kohta nagu vererõhu tase, kaasuvad haigused jne.
Tänu kaasaegsete ravimite mitmekülgsele positiivsele mõjule hõlmab hüpertensiooni ravi mitte ainult vererõhu langetamist kui sellist, vaid ka siseorganite kaitsmist kõrge vererõhuga kaasnevate protsesside negatiivsete mõjude eest. Lisaks, kuna ravi põhieesmärk on minimeerida selle tüsistuste riski ja pikendada oodatavat eluiga, võib osutuda vajalikuks korrigeerida kolesterooli taset veres, võtta ravimeid, mis vähendavad verehüüvete tekkeriski (mis viib müokardiinfarkti või insuldini) jne. Suitsetamisest loobumine, ükskõik kui triviaalne see ka ei kõlaks, võimaldab oluliselt vähendada insuldi, hüpertensiooni ja müokardi kasvu aeglustumise riske. aterosklerootilised naastud veresoontes. Seega hõlmab hüpertensiooni ravi haigusega tegelemist mitmel viisil ja normaalse vererõhu saavutamine on vaid üks neist.
Prognoos. Ennetamine
Üldise prognoosi ei määra mitte ainult ja mitte niivõrd kõrge vererõhu fakt, vaid südame-veresoonkonna haiguste riskitegurite arv, nende raskusaste ja negatiivse mõju kestus.
Need riskitegurid on:
- suitsetamine;
- suurenenud vere kolesteroolisisaldus;
- kõrge vererõhk;
- ülekaalulisus;
- istuv eluviis;
- vanus (iga 40 aasta pärast elatud kümnendiga risk suureneb);
- meessugu ja teised.
Sel juhul ei ole oluline mitte ainult riskiteguritega kokkupuute intensiivsus (näiteks 20 sigareti suitsetamine päevas on kahtlemata hullem kui 5 sigaretti, kuigi mõlemat seostatakse halvema prognoosiga), vaid ka nende kokkupuute kestus. Inimestel, kellel peale hüpertensiooni veel ilmseid südame-veresoonkonna haigusi ei esine, saab prognoosi hinnata spetsiaalsete elektrooniliste kalkulaatorite abil, millest üks võtab arvesse sugu, vanust, vere kolesteroolitaset, vererõhku ja suitsetamist. Elektrooniline kalkulaator SCORE sobib südame-veresoonkonna haigustesse suremise riski hindamiseks järgmise 10 aasta jooksul alates riskihindamise kuupäevast. Samas võib enamikul juhtudel saadav risk, mis on absoluutarvudes madal, jätta eksitava mulje, sest Kalkulaator võimaldab arvutada kardiovaskulaarse surma riski. Mittesurmaga lõppevate tüsistuste (müokardiinfarkt, insult, stenokardia jne) risk on kordades suurem. Diabeedi esinemine suurendab riski võrreldes kalkulaatoriga arvutatuga: meestel 3 korda ja naistel isegi 5 korda.
Hüpertensiooni ennetamise osas võib öelda, et kuna selle tekke riskifaktorid on teada (mitteaktiivsus, liigne kehakaal, krooniline stress, regulaarne unepuudus, alkoholi kuritarvitamine, lauasoola tarbimise suurenemine ja muud), siis kõik elustiili muutused, mis nende tegurite mõju vähendavad, vähendavad ka hüpertensiooni tekkeriski. Vaevalt on aga võimalik seda riski täielikult nullini viia – on tegureid, mis meist üldse ei sõltu või sõltuvad meist vähe: geneetilised omadused, sugu, vanus, sotsiaalne keskkond ja mõned teised. Probleem on selles, et inimesed hakkavad hüpertensiooni ennetamisele mõtlema peamiselt siis, kui nad on juba ebatervislikud ja vererõhk on juba ühel või teisel määral tõusnud. Ja see ei ole niivõrd ennetamise, kuivõrd ravi küsimus.
















